給老年人帶來的危害
一九八九年,美國科學家Irwin Rosenberg首次在老年醫學領域提出肌少症(Sarcopenia),並描述肌少症是一種以進行性、全身性肌肉的質量、力量和功能下降為特徵的綜合症,多見於老年人,但也可由其他因素誘發。
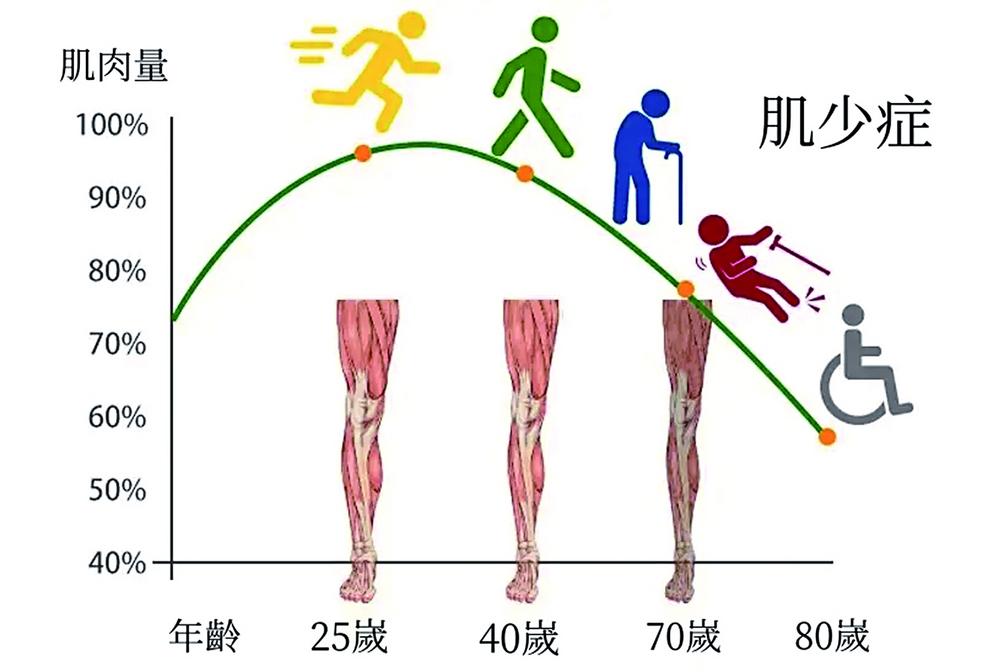
人體共有六百多塊肌肉,從三十歲開始肌肉含量達到峰值,此後每年會減少百分之一至二。隨着年齡的不斷增長,控制骨頭活動的骨骼肌(橫紋肌)彈性纖維會逐漸由結締組織所代替。但是,結締組織沒有彈性,所以,肌肉不能強力收縮,造成肌肉的力量減弱,肌肉的質量也會因為衰老而逐漸流失。到了四十歲之後,肌肉開始以每十年約百分之八左右的速度流失,而且大腿的肌肉力量減少更快,每十年減少百分之十至十五,逐漸演變成肌少症。肌少症不只會造成肌力下降,它跟骨質疏松一樣,都會有跌倒後發生死亡的危險。
目前,全球約五千萬人患有肌少症,預計二○五○年達五億;全球六十五歲以上人群患病率約百分之十至廿七,高齡人群高達百分之五十,將成為公共衛生負擔。不同地區、性別、老年人患病率差異很大,且所有人群都是隨增齡患病率顯著增加。但是,也並非所有年長者必定患有此症,只是患此症的概率相對高一些。
肌少症對老年人的危害
一、肌少症和骨質疏松並存,會導致易於跌倒和骨折,繼而出現肺部感染、下肢靜脈血栓等一系列並發症,最終使患者喪失獨立生活能力。
二、當肌肉減少時,容易出現營養不良和免疫系統損害,引起內分泌代謝異常,增加老年人患流感、肺炎、腫瘤等風險。
三、肌少症與慢性阻塞性肺疾病、糖尿病、腫瘤、心血管疾病等慢性臨床疾病的不良預後顯著相關。
根據病因可分為:原發性肌少症——與年齡增長直接相關,無其他明確誘因。繼發性肌少症——由疾病(如慢性炎症、癌症)、營養不良、運動不足或藥物副作用等引起。
病因與危險因素
生理性衰老——一、肌肉蛋白質合成減少,分解增加。二、激素水平變化(如生長激素、睾酮、胰島素樣生長因子-1下降)。三、線粒體功能減退及神經肌肉接頭退化。
慢性疾病與炎症——一、糖尿病、慢性腎病、心力衰竭等導致代謝異常。二、慢性炎症因子(如IL-6、TNF-α)加速肌肉分解。
營養缺乏——一、蛋白質攝入不足。二、維生素D、ω-3脂肪酸缺乏影響肌肉合成。
運動不足——長期臥床或久坐加速肌肉流失,抗阻運動不足是關鍵誘因。
藥物影響——糖皮質激素、化療藥物等可能直接損傷肌肉。
臨床表現
早期症狀——乏力、爬樓梯困難、步速減慢。
進展期表現——肌肉明顯萎縮,反複跌倒、需使用輔助工具行走。
嚴重並發症——極易發生骨質疏松,骨折風險增加(如髖部骨折)、肺部感染(呼吸肌無力)、失能及死亡率升高。
診斷標準(根據亞洲共識)
肌肉量檢測——一、金標准:雙能X線吸收法(DXA)或磁共振成像(MRI)。二、替代方法:生物電阻抗分析(BIA)。
肌肉功能評估——一、握力:男性<28kg,女性<18kg(亞洲人標準)。二、步速:日常行走速度<0.8m/s。三、體能測試:五次起、坐時間≥12秒提示下肢肌力不足。
鑒別診斷——需排除甲狀腺功能異常、肌營養不良症等。
治療與管理
營養干預——一、蛋白質補充:每日1.2-1.5g/kg(分次攝入,富含亮氨酸的食物如乳清蛋白)。二、維生素D:血清濃度維持≥30ng/mL,必要時補充800-1000IU/日。三、抗氧化劑:維生素C、E可能減少氧化應激損傷。
運動處方——一、抗阻訓練:每周二至三次,針對大肌群(如深蹲、臥推),強度逐步增加。二、有氧運動:如快走、游泳,每周一百五十分鐘以改善整體功能。三、平衡訓練:預防跌倒,如太極、單腿站立。
藥物與新興療法——一睾酮替代:僅適用於性腺功能減退的男性,需監測前列腺風險。二、選擇性雄激素受體調節劑(SARMs):如Enobosarm(臨床試驗階段)。三、肌生長抑制素抑制劑:靶向阻斷肌肉生長抑制素信號通路。
慢性病管理——控制血糖(HbA1c<7%)、糾正心、腎功能不全,減少炎症。
預防措施
青年期干預——三十歲後每年肌肉量自然下降百分之一至三,應加強肌肉儲備。
生活方式調整——避免久坐,每日步數≥8000步。
定期篩查——六十五歲或以上的老年人建議年度肌力與步速評估。
研究進展
腸道菌群——益生菌或通過調節短鏈脂肪酸影響肌肉代謝。
基因治療——針對肌肉萎縮相關基因(如MSTN)的編輯技術探索中。
肌少症已從邊緣概念發展為老年醫學的核心議題,反映了對健康老齡化的深刻認知。管理需多學科協作(老年科、營養科、康復科),未來需整合基礎研究、臨床實踐與公共衛生策略,以應對全球老齡化挑戰。
鄧吉如